Болезнь Бехтерева
Алексей Ерошкин

Автор статьи
Нейрохирург высшей категории,
кандидат медицинских наук;
Более 20 лет опыта в области нейрохирургии.

НАВИГАЦИЯ
Бехтерева болезнь – спондилоартрит анкилозирующего типа. Данная патология характеризуется протеканием воспалительного процесса соединительной ткани в составе позвоночника, конечной реализацией которого является их полное сращение. По сути, данное заболевание практически опоясывает позвоночник в костный корсет, что приводит к значительному ограничению в движениях, а в дальнейшем и полному их отсутствию. В большинстве случаев заболевание Бехтерева диагностируется у мужчин в возрастной группе от 15 до 35 лет. Патология часто носит наследственный характер.
СТОИМОСТЬ КОНСУЛЬТАЦИИ
от 2500 грн
Причины патологии
Факторы, которые провоцируют развитие заболевания – хронические нарушения работы желудочно-кишечного тракта и органов мочеполовой системы. При наличии генетической предрасположенности к данной патологии позвоночника провоцирующим фактором к ее развитию может послужить:
- сильное переохлаждение;
- инфекционные заболевания мочеполовой системы;
- иммунологические заболевания.
Клинические проявления
Симптомы болезни позвоночника Бехтерева – боль в крестце и других отделах, появление затруднений при ходьбе. Болевой синдром может распространяться в ягодицы и нижние конечности, иногда до стоп. Усиление боли наблюдается во время ночного сна, когда человек в течение продолжительного времени находится в одном положении, либо после долгого нахождения на ногах.
Развивается неприятное, давящее чувство в грудной клетке. При наличии данной симптоматики необходимо немедленно обращаться к врачу, так как усугубление заболевания может привести к очень тяжелым последствиям.
Особенность заболевания Бехтерева заключается в его медленном развитии:
- Суставы начинают терять свою эластичность.
- Происходит их разрушение под влиянием воспалительного процесса.
- Позвонки, которые лишились прослойки в виде хряща, начинают постепенно срастаться.
В начале боль носит кратковременный, тупой характер, и большинство людей не обращают на нее внимания. В дальнейшем человек начинает испытывать скованность в движениях во время утреннего пробуждения, и это основной звоночек организма, который сигнализирует о необходимости немедленно обращаться к врачу, пока заболевание не успело развиться в тяжелую форму, поддающуюся только хирургическому лечению.
Как проводится лечение?
Лечение болезни Бехтерева долгое и требует нахождения пациента в стационаре клиники, а после проведения реабилитационного периода — в санатории. Медикаментозное лечение включает:
- Для снятия болевого синдрома назначаются обезболивающие препараты.
- Чтобы купировать воспаление и остановить процесс разрушения межпозвоночных суставов, назначаются противовоспалительные средства нестероидной группы.
- При затяжном течении заболевания и риске развития осложнений необходим прием гормонов и иммунодепрессантов.
Обязательным является выполнение физиопроцедур и упражнений лечебной физкультуры, которые направлены на предупреждение развития дегенеративных процессов в позвоночнике. Чтобы вылечить болезнь Бехтерева в запущенной форме, проводится хирургическая операция, которая подразумевает установку системы транспедикулярной фиксации позвоночника и коррекцию дуги его деформации.
На сегодня система транспедикулярный стабилизации является «золотым стандартом» в хирургическом лечении сколиотических деформаций позвоночника как ювенильных (юношеских), так и приобретенных (дегенеративных и других).
В течение последних 40 лет, с момента изобретения ее американскими хирургами, система претерпела множество модификаций, в конце концов еволюционировавших в совершенный метод надежной стабилизации позвоночника с возможностью малоинвазивной коррекции тяжелых его деформаций (в том числе и сколиотических). Недостаток этой методики заключался в том, что для установления конструкции необходим был большой разрез кожи, мягких тканей и полная скелетизация мышечного массива от костных структур задних отделов позвоночника. В тех случаях, когда необходима установка многовинтовои системы, операция была длительной, травматической и сопровождалась большой кровопотерей, увеличивался риск инфицирования раны и сроки восстановления.Чтобы сделать хирургию безопастной и улучшить результаты лечения, в последнее время стали использоваться минимально-инвазивные чрескожные системы транспедикулярной фиксации. Установка таких систем способствует уменьшению кожного разреза и повреждению мышц спины. Через маленькие надрезы на направляющих спицах в позвонки вкручиваются винты. Их соединяют стержнем, который заводят также без разреза. В Украине эта методика хирургического лечения применяется довольно широко уже не первый год.
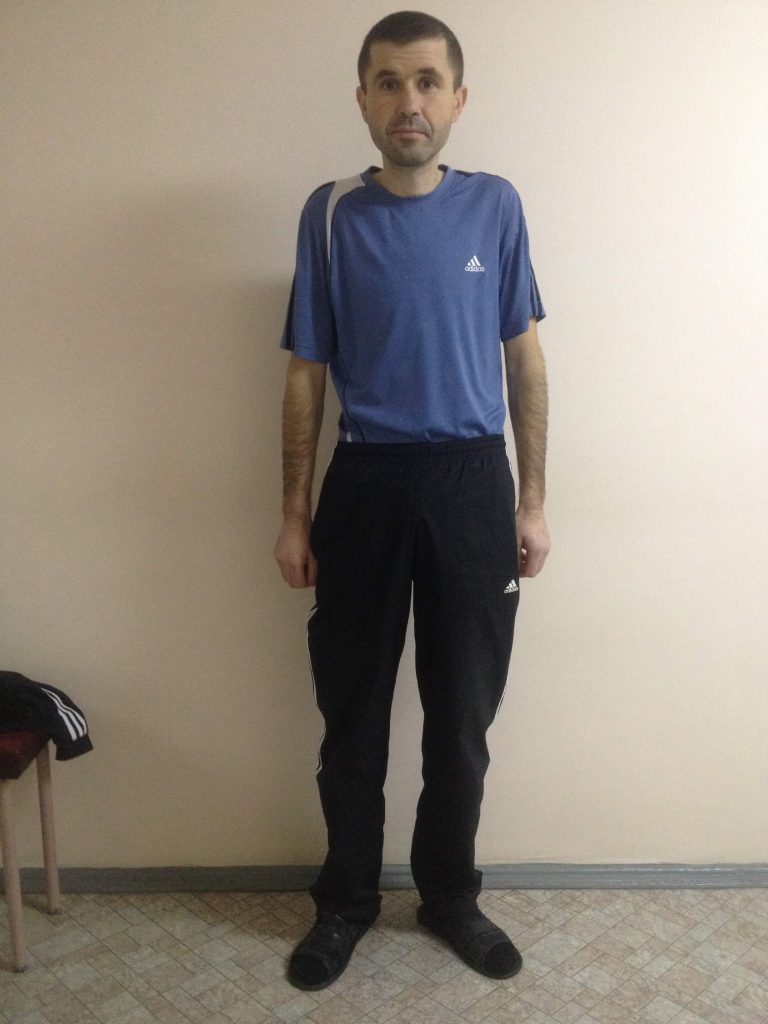
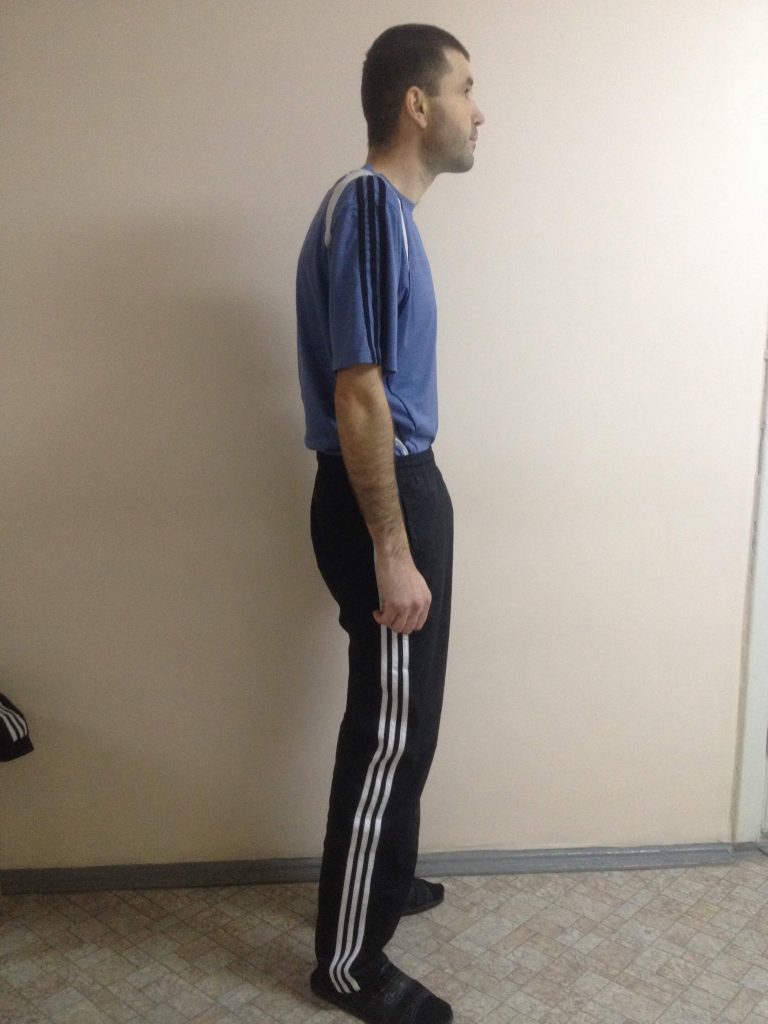
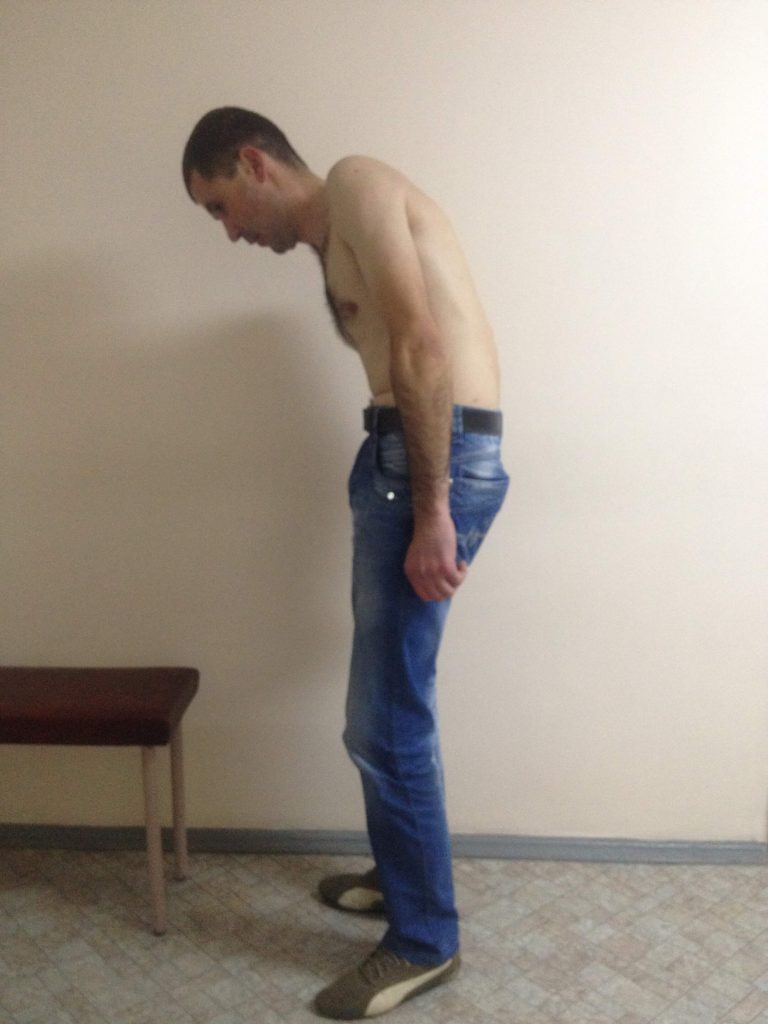
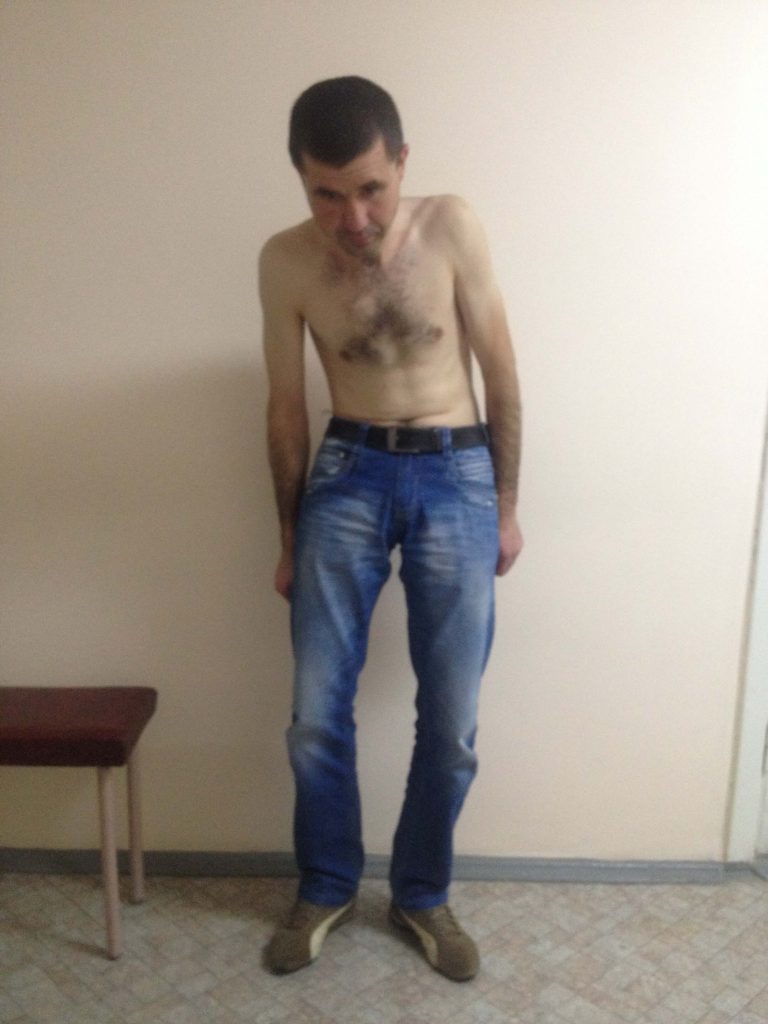
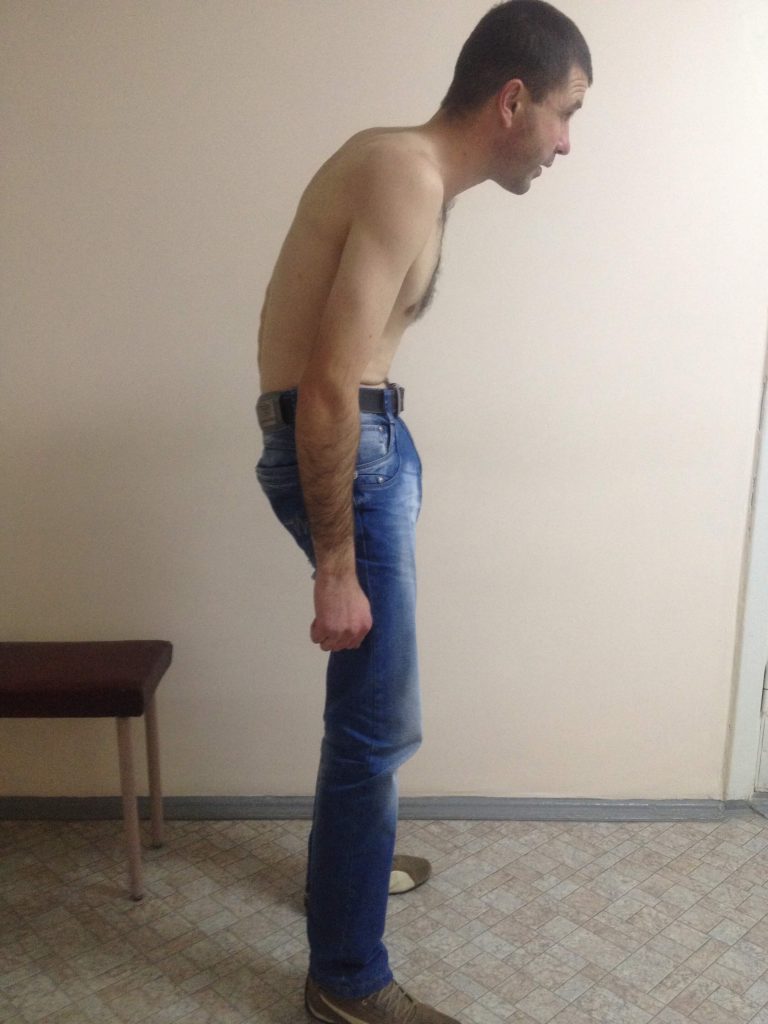
Посещая ведущие нейрохирургические клиники мира и общаясь с зарубежными коллегами, мы постоянно учимся и совершенствуем ее. Уже есть много наработок по использованию транспедикулярная фиксации позвоночника для коррекции не только сколиотических деформаций. Так мы лечим болезнь Бехтерева (анкилозирующий спондилит), болезнь Форестье, посттравматические и дегенеративно-дистрофические деформации, спондилолистез, врожденные пороки развития позвоночника и др. В условиях растущего количества неопластических процессов, транспедикулярная стабилизация является одним из необходимых условий хирургического лечения онкологических поражений позвоночника, в том числе метастатического генеза. И это далеко не полный перечень заболеваний, при которых мы широко и эффективно применяем эту методику. Не изменив принципа — винты, фиксирующие позвонки, вкручиваются так же транспедикулярно, — усовершенствовали методы их установки. Сроки реабилитации после таких вмешательств сократились до нескольких дней, даже при больших (длинных) имплантациях. Широкий арсенал вспомогательной аппаратуры: электронно-оптический преобразователь, интраоперационная электронейромиография т.д. — позволяют гарантированно точно и безопасно для пациента провести оперативное вмешательство за более короткий промежуток времени. Наш опыт показывает уменьшение количества неудовлетворительных результатов в рамках международных показателей. На фотографиях ниже представлены снимки пациента с Болезнью Бехтерева (до и после операции).

Новые статьи
Узнайте больше о специфике заболеваний и методах лечения