Невралгия тройничного нерва
Алексей Ерошкин

Автор статьи
Нейрохирург высшей категории,
кандидат медицинских наук;
Более 20 лет опыта в области нейрохирургии.

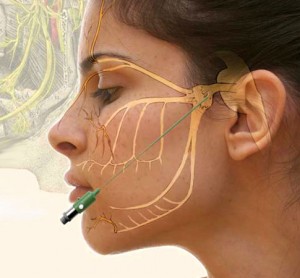
Невралгия тройничного нерва – болезнь, протекающая в хронической форме. Характеризуется поражением тройничного нерва. Болезнь поражает преимущественно пожилых людей, средний возраст пациентов больше 60-ти лет. Невралгия тройничного нерва, как правило, развивается у женщин.
СТОИМОСТЬ КОНСУЛЬТАЦИИ
от 2500 грн
Причины поражения
Считается, что в большинстве случаев причиной данной патологии является васкулярная компрессия корешка тройничного нерва на уровне моста мозга. Простыми словами, верхняя мозжечковая артерия проходит рядом с тройничным нервом и при определенных условиях механические колебания стенки артерии передаются на нерв, в связи с чем возникает демиелинизация (повреждение оболочки) нерва. Формируется патологический очаг возбуждения.
Невралгия тройничного нерва развивается вследствие следующих причин:
- наличие опухолей и воспалительных процессов, которые сдавливают нерв;
- развитие рассеянного склероза (в 2-4% случаев причина вторичной невралгии тройничного нерва);
- наличие менингита;
- воспаление в придаточных носовых пазухах;
- аневризма кровеносных сосудов.
Симптомы невралгии тройничного нерва:
- приступы лицевой или головной (лобной) боли;
- длительность приступов 5-20 сек., но не более 2-х мин.;
- болевой приступ имеет не менее 4-х из ниже перечисленных факторов;
- распространяется на одну или более областей, иннервируемых тройничным нервом;
— внезапная, пронизывающая, стреляющая, жгучая боль;
— боль наиболее часто возникает при воздействии триггерных факторов (еда, разговор, чистка зубов и пр.);
— во время приступа наблюдается определенное поведение пациента: он замирает, не двигается, старается не говорить);
— в межприступный период неврологическая симптоматика отсутствует;
— у каждого пациента приступы стереотипны и индивидуальны.
Когда происходит приступ, у пациента отмечается сильное слюноотделение, боль локализуется на всей части лица, либо на определенных участках, например, в уголках рта, под глазами. Болевой синдром, в большинстве случаев, локализуется на месте расположения второй ветви нерва, на первой ветви приступы случаются крайне редко. Невралгия тройничного нерва может быть первичной (идиопатическая невралгия) и симптоматической (вторичная).
Отличительная черта болезни – отсутствие, за редкими случаями, боли, когда человек спит. Во время приступа могут присутствовать спазмы лицевых мышц, что выражается в подергивании отдельных участков лица – уголка глаза или губ. Когда настигает приступ, человек погружается в апатию, он старается как можно больше молчать, движения скованные. Тройничная невралгия приводит к тому, что человек может пережевывать пищу только одной стороной челюсти, от чего там со временем происходит уплотнение мышечной ткани. На стороне лица, пораженной невралгией, происходит снижение чувствительности.
Приступ редко возникает спонтанно, болевому синдрому всегда предшествует фактор, провоцирующий болевые ощущения –
- бритье лица у мужчин, процесс накладывания макияжа у женщин;
- ветер;
- улыбка;
- пережевывание пищи, питье;
- любые прикосновения к лицу.
Нередко невралгия может возникать вследствие перенесенной инфекционной болезни – герпетическая невралгия.
Обследование
Диагностика невралгии тройничного нерва начинается с того, что врач осматривает пациента и изучает его полный анамнез, выслушивает основные жалобы, в частности, какой именно характер имеет болевой синдром, и как часто он проявляется. Врач проводит пальпацию лица, чтобы выявить, где именно сосредотачивается боль, так определяется, какая именно ветвь нерва поражена.
Для уточнения первичного диагноза проводится более глубокое медицинское обследование, пациенту необходимо пройти магнитно-резонансную томографию, чтобы определить причину появления патологии.
Терапевтические методики
Лечение тройничного нерва должно быть начато сразу, как только проявились первые признаки заболевания. Продолжительное передавливание нерва может привести к необратимым патологическим процессам. Лечение невралгии тройничного нерва подбирается врачом индивидуально в каждом конкретном случае.
Основная цель лечения – купирование болевого синдрома и профилактика рецидивов приступов.
Основные методы, используемые в терапии тройничного нерва:
А. Консервативные
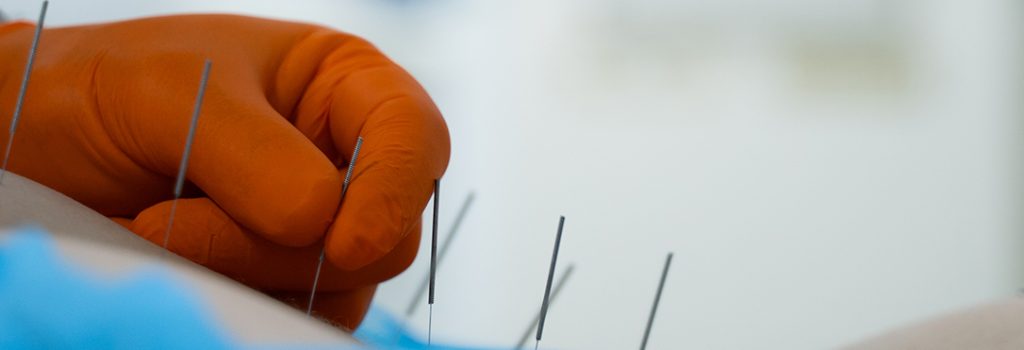
- иглоукалывание;
- инъекции Ферматрона;
- использование специальных тренажеров, снимающих спазмирование мышц и высвобождающие нерв от давления;
- блокада (используется при сильной боли, которая не купируется медицинскими препаратами);
- медикаментозная терапия;
- проведение курса физиотерапии.
Основными медикаментозными средствами, используемыми для терапии данной патологии, являются:
- карбамазепин (финлепсин) – в начале терапии эффективен в 85-90% случаев, однако в дальнейшем его эффективность снижается. Средняя суточная доза составляет 600-800 мг в 2-3 приема;
- лирика (прегабалин)
- ТЦА (трициклические антидепресанты);
- селективные ингибиторы обратного захвата серотонина;
- Трамадол, метадон, вальпроат и другие антиконвульсанты.
При неэффективности лекарственной терапии, а также в случаи выраженных побочных эффектов, затрудняющих ее проведение, ставится вопрос об оперативном лечении.
Б. Хирургические
- чрескожная высокочастотная селективная ризотомия;
- балонная микрокомпрессия;
- глицероловая ризотомия;
- микроваскулярная декомпрессия.
В. Радиохирургический метод – гамма-нож.
Радиочастотная деструкция узла тройничного нерва – наиболее аккуратная медицинская технология, в основе которой лежит выборочная термокоагуляция нервных структур специальными электродами.
Особенности:
- Требуется госпитализация на 1-2 дня.
- Обязательно предоперационное лабораторно – инструментальное обследование.
- Проводиться в рентгеноперационной под контролем электронно – оптического преобразователя.
- Проводится под внутривенной анестезией.
- Зона поражения аккуратно и надежно контролируется.
- Короткий восстановительный период.
- Стойкий и продолжительный эффект.
Новые статьи
Узнайте больше о специфике заболеваний и методах лечения